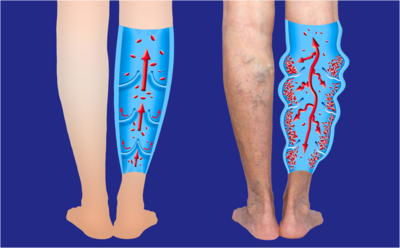
الخثار الوريدي العميق أو جلطة الأوردة العميقة ( بالأنجليزية: Deep vein thrombosis) هي عبارة عن تخثر دموي يحصل في أحد الأوردة العميقة أو أكثر خاصة في الأطراف السفلية تحت ظروف مناسبة لزيادة قابلية الدم على التخثر. في ظروف عديدة يمكن لهذا اختار أن يتحرر ويتحول إلى صمة أو انسداد الخثرة (بالأنجليزية: Embolus) ويكون عرضة للانجراف فى الدورة الدموية، مع امكانية الوصول إلى أحد الشرايين الرئوية وسدها مسبباً اضراراً خطيرة تؤدي في كثير من الاحيان إلى الوفاة.
الوبائيات
تعد جلطة الأدورة العميقة من أخطر المشاكل التي تواجه المؤسسات الصحية، بسبب التكاليف المالية وارتفاع نسبة الوفيات. في الولايات المتحدة وحدها، يصاب ما بين 300-600 ألف شخص سنوياً، أي ما يقارب 1-2 لكل ألف من مجموع السكان، وتصل إلى 1% من الأشخاص فوق الثمانين من العمر. يموت سنوياً من 60 -100 ألف شخص سنوياً، أن 10-30% منهم يموتون في الشهر التالي للتشخيص.
يعد الموت العارض الأول للمرض في 25% من الأشخاص الذين يتعرضون للإنسداد الرئوي ( بالأنجليزية: Pulmonary embolism)، وأن ثلث المرضى يعانون من انتكاسات خلال العشرة سنوات اللاحقة.
في إسبانيا تصل نسبة الاصابة إلى 1،5% من مجموع السكان سنوياً، أي حوالي 75 ألف شخص.
5-8% من المرضى لديهم عوامل اختطار وراثية عائلية، في باقي الدول الاوروبية والتي تملك احصائيات موثقة فان النسب متقاربة من السابقة.
عوامل خطر الإصابة بجلطة الأوردة العميقة
- السيرة المرضية العائلية مثل الإصابة بأهبة التخثر أو جلطة الأوعية الدموية.
- الشيخوخة.
- السمنة.
-
الجراحات الكبرى خاصة في الأطراف السفلية والحوض، كذلك الرضوح المتعدد.
-
عدم الحركة لفترات طويلة سواء بسبب المرض أو السفر.
-
ارتفاع نسبة الاستروجين في الدم، بسبب الحمل، أو أقراص منع الحمل.
-
التدخين.
-
عمليات الولادة و الكشط.
- الجفاف.
- الكسور.
-
الحروق.
الفسيولوجية المرضية
يعتبر الخثار الوريدي هو نتيجة لعدة عوامل أساسية غير معروفة لدى المريض في معظم الأحيان و صعبة التشخيص من قبل الطبيب في بعض الأحيان الأخرى، يضاف إليها عوامل الاختطار المعروفة مثل العمليات الجراحية الكبرى، والسرطان، واستعمال حبوب منع الحمل، والولادة، وغيرها والتي تشكل عادة ما يسمى عوامل الإجهاد المخثر.
منذ سنوات طويلة تحدث العالم الألماني رودولف فيرشو(1821-1902) عن ثلاثيته الشهيرة لتفسير نشأة المختار داخل الأوعية وهي:
- تغيرات في جدار الوريد.
- تغيرات في الدم داخل هذا الوريد.
- انخفاض سرعة الدم.
في الخثار الوريدي العميق تتداخل هذه العوامل الثلاث ولكن العامل الثاني له التأثير الأكبر، يليه انخفاض سرعة الدم، وبشكل نادر يكون للتغيرات في جدار الوريد السبب المباشر و ذلك لبعده عن عوامل الوضوح، إلا في بعض الأحيان كوجود جسم غريب، عادة ما يكون هو نفس الخيار الموجود داخل الوريد، وهذا يعني أننا أمام مشكلة خطيرة، وهي أن هذا الخيار ملتصق بشكل ضعيف بجدار الوريد، مما يعني سهولة انفصاله، مع إمكانية وصوله إلى الرئتين، مما يسبب الموت في كثير من الأحيان.
أعراض جلطة الأوردة العميقة
عادة يمر المريض بظرف سابق غير طبيعي كالتعرض لكسر، أو رضوخ، أو عدم الحركة لفترات طويلة بسبب عملية جراحية، أو الولادة أو الاجهاض، وغيرها من العوامل. المريض يشعر بإرباك وقلق، ولا يوجد تفسير لذلك.
من أهم الأعراض المرافقة لجلطة الأوردة العميقة:
-
ارتفاع طفيف في درجة الحرارة (37-37،5 درجة مئوية)، مع ارتفاع ملحوظ لعدد دقات القلب، يتسارع مع مرور الوقت (نبض متواتر متسارع)، مع تفارق نبض-حرارة والذي يعد نادراً في الممارسة الطبية، حيث أن الحرارة والنبض يسيران بشكل متوازي. يجب أن نشير هنا إلى أن الحرارة العالية المصاحبة لانخفاض النبض(بالأنجليزية: Bradycardia) عادة ما تشير إلى حمى التيفوئيد.
-
الألم المفاجئ، يزداد عند الضغط على مسار الوريد المصاب أو العضلات المصاحبة له.
-
تضخم في حجم الطرف المصاب بسبب الوذمة أو احتباس السوائل (بالأنجليزية: Edema)، والتي يمكن أن تمتد إلى الأجزاء المجاورة للجزء المصاب، الوذمة عادة تكون بيضاء، مرنة، مع غوديت (فحص الضغط على الوذمة) صعب ومؤلم، والجلد مشدود ولامع.
-
مسح لطيات الجلد كذلك اختفاء البروز العظمية في المفاصل بسبب الوذمة.
- ظهور أوردة سطحية في محاولة لإرجاع الدم من خلال أي وريد رادف، في ظل انسداد الوريد الرئيسي تسمى الأوردة الحارسة.
-
عنانة وظيفية (العجز الوظيفي) في الطرف المصاب، المريض لا يقوى على السير بسبب الألم الشديد الذي يسببه حركة القدم أو لا يستطيع اغلاق يديه بسبب الألم والوذمة المصاحبة.
-
تضخم في حجم الساق بسبب الوذمة، ابتداءاً من الركبة و حتى الكاحل، يصاحبه ألم وعنانه وظيفية في عضلات الساق.
-
الجلد مشدود ولامع مع ظهور بعض الأوردة السطحية.
-
غياب للعرف الظنبوبي(بالأنجليزية: Tibial crest) والشوكة الظنبوبية (بالأنجليزية: Tibial spine)، كذلك النتوءات العظمية في منطقة الكاحل بسبب الوذمة.
أنواع جلطة الأوردة العميقة
الخثار الفخذي الحرقفي
الخثار الفخذي الحرقفي ويطلق عليها ايضاً اسم الالتهاب الوريدي الأبيض المؤلم (بالأنجليزية: phlegmasia alba dolens)حيث أن هناك شحوب في لون الطرف المصاب بسبب الوذمة المصاحبة.
يتميز الخثار الفخذي الحرقفي بما يلي:
-
الطرف الأيسر هو الأكثر تعرضاً للاصابة، ولكن لحسن الحظ فهو نادراً ما يسبب صمة رئوية.
-
استدارة للطرف المصاب نحو الخارج، مع ثني خفيف للفخذ باتجاه البطن، و الساق على الفخذ. في هذا الوضع يشعر المريض بتخفيف الألم.
- الألم يتواجد عادة في الحفرة الحرقفية (بالأنجليزية: Iliac fossa)، و أعلى الفخذ، و يشتد عند الضغط على هذه المنطقة.
-
اختفاء الطية الأربية (بالأنجليزية: Inguinal fold) بسبب الوذمة، مع جلد لامع وظهور بعض الأوردة السطحية في منطقة أعلى الفخذ.
-
تضخم كبير في حجم الفخذ وذلك بسبب الوذمة الكبيرة، التي من الممكن ان تتجه ايضا إلى اسفل لتشمل الساق .
- في بعض الحالات يمكن أن يتجه الخثار إلى أعلى، ويصل إلى الوريـد الأجوف السفلي (بالأنجليزية: inf. Vena cava)، وبهذا تنتقل الأعراض أيضاً إلى الطرف الآخر، مما يشكل مانعاً العائد الوريدي من الأطراف السفلية، مع آلام شديدة يصاحبها ازرقاق خطير، مشكلا ما يعرف بالالتهاب الوردي الأزرق المؤلم والذي يشكل خطراً على الساق و الحياة.
خثار الوريد الأجوف السفلي
أعراضه مشابهة لأعراض السابقة، حيث عادة ما تكون امتداد لها، يضاف إليها وذمة في منطقة الحوض، كذلك في منطقة العانة، الصفن أو الشُّفْرُ الصَّغير، ظهور بواسير بصورة مفاجئة أو تضخمها، مصحوبة بألم شديد، هناك عسر بول، وزَحيرٌ مَثانِيّ (بالأنجليزية: Vesical tenesmus). في احيان اخرى يكون الخثار أولى، اي أنه يبدا في الوريد الأجوف السفلي ثم يمتد الاطراف السفلية.
خثار الوريد الإبطي و تحت الترقوي
يعد خثار الوريد الإبطي و تحت الترقوي (بالأنجليزية: Axillary-Subclavian) نادر الحدوث مقارنة بما سلف، وعادة ما يكون في الطرف العلوي الأيمن، وربما يعود ذلك إلى الجهد الكبير المتواصل والمتكرر، لذلك يسمى خثار الجهد، أو متلازمة باجيت-شروتر (بالأنجليزية: Paget-Schroetter syndrome) . يفسر تشريحياً بوجود تضيق في المسافة بين الضلع و الترقوة.
- في الطرف الأيسر، عادة ما يكون نتيجة قصور قلبي حاد، مصحوب ببطء الدورة في الوريد العضدي –الرأسي الأيسر، الذي عادة ما يكون أطول وافقي.
- هناك تضخم و ألم في الحفرة فوق الترقوة ( بالأنجليزية: fossa supraclavicular) و الكتف، و الذي في كثير من الأحيان يمتد إلى اليد والأصابع، مع ازرقاق و عجز وظيفي.
- ظهور اوردة سطحية رادفة في المنطقة العليا من الصدر و الكتف مع جلد مشدود و لامع في الطرف المصاب.
تشخيص جلطة الأوردة اعميقة
التأكد من إصابة أورده عضلة الساق تتم بمعاينة المريض على النحو الآتي:
ترفع الركبتين للأعلى ثم تثنى الساق ضد الفخذ و تسند اخمص القدم على السرير. هناك ثلاثة علامات تشخيصية بأسماء مؤلفين من المهم تذكرها دائماً وهي:
-
(بالأنجليزية: Homans) هومان: هناك ألم في عضلات الساق و وتر أخيل عندما يمارس الفاحص ثني خلفي للقدم.
-
(بالأنجليزية: Dorsiflexion): هذه الحركة تجعل عضلات الساق تضغط على الأوردة المصابة مسببة ألما شديداً.
-
(بالأنجليزية: Low) أولو: الم شديد تسببه يد الطبيب الفاحص عند ضغط عضلات الساق ضد عظمتي الظنبوب والشظية.
- (بالأنجليزية: Neuhof) نيوهوف: عضلة الساق الخلفية (الربله) المصابة تفقد مرونتها وتبدو صلبة و ثابتة. عند محاولة تحريكها يلاحظ أن حركة عضلة(ربلة) الساق المصابة أقل بكثير من الحركة في الساق السليمة.
ومن أهم الطرق التشخيصية الأخرى المتبعة:
-
اختبار بيرثز (بالأنجليزية: Perthes): المريض في وضع الوقوف تربط الطرف في أعلى الفخذ برباط مطاطي مرن وذلك لمنع وصول الدم من الوريد الصافن إلى الوريد الفخذي. يلاحظ حجم وشكل الأوردة السطحية. يطلب من المريض السير لمدة خمسة دقائق.
تفسير الاختبار تبعا لمظهر الأوردة بعد الانتهاء منه هناك في العادة ثلاث احتمالات:
- الأوردة تختفي : معنى ذلك ان النظام الوريدي العميق نافذ، وان الأوردة الموصلة بين النظام الوريدي السطحي والعميق سليمة.
- ليس هناك اي تغيير: الأوردة تحافظ على شكلها قبل الاختبار، معنى ذلك أن هناك قصور في الأوردة المتصلة .
- الوردة تتضخم وتتكاثر مصحوبة بألم في الطرف : هذا يعني أن النظام الوريدي العميق مسدود. وان هناك قصور في الأوردة الموصلة بين النظام الوريدي السطحي والعميق.
- الفحص بالموجات فوق الصوتية (بالأنجليزية: Doppler ultrasound).
-
استخدام مخطط التحجم المقاوم (بالأنجليزية: Impedance plethysmography)، من سلبياته عدم القدرة على تشخيص المختار في الرب له(بالأنجليزية: Calf)
-
تخطيط الوريد (بالأنجليزية: Phlebography ، Venography) : يستخدم بحقن اليود داخل الوريد. تعتبر الطريقة الادق ، تساعد في تشخيص 95% من الحالات. سلبيتها الوحيدة هي فرط الحساسية على اليود.
-
تخطيط الوريد الشعاعي النووي : يتم بحقن مادة مشعة في الوريد، و يتم التشخيص بواسطة جهاز غايغر المحوسب(Geiger counter).
-
تحاليل مخبرية خاصة: والتي تشمل على ما يلي:
- تحديد نتاج تَدَرُّك الفبرين (بالأنجليزية: FDP) Fibrinogen degradation product)) ترتفع نسبتها في الدم في ظل وجود ظاهرة خثارية.
- تحديد نشاط الانتي ثرومبين في الدم (ِبالأنجليزية: Antithrobin III)
*طبيعي : من 80-100% * غير طبيعي : < 40%.
علاج جلطة الأوردة العميقة
العلاج الوقائي
- عدم ترك المريض طريح الفراش لفترة طويلة، كلما أسرع المريض في ترك الفراش كلما كان احتمال تعرضه خثار وريدي أقل.
- إذا كان المريض عاجزا عن الحركة، فعلى المرافق او الممرض تدليك الاصابع، القدم، الساق و الفخذ عدة مرات في اليوم.
- استعمال الجوارب الضاغطة.
- استخدام أجهزة ضغط الهواء المتقطع( بالأنجليزية: Intermittent pneumatic compression)
- تجنب أو معالجة الجفاف، واضطرابات الايض.
- استخدام ادوية منع تراص الصفائح الدموية مثل الاسبرين و الهيبارين (LMWH).
العلاج الطبي
يعد الهيبارين الحجر الاساس في علاج الخثار الوريدي. وهناك نوعين الاول الهيبارين ذو الوزن الجزيئي العالي (أو الغير مجزأ) (وهناك طريقتان منه هيبارين الصوديوم و هيبارين كالسيوم). والثاني وهو الهيبارين ذو الوزن الجزيئي المنخفض (المجزأ) (LMWH).
- في حالة الصمة الرئوية والتي يجب أن تعالج داخل غرف العناية الفائقة ، يستعمل عادة الهيبارين صوديوم على النحو التالي : يتم حقن 5000-10000وحدة في الوريد ، يتبعه تسريب تنقيطي متتابع (drop infusion) بواقع 18 وحدة/كغم/ساعة. يجب أن يكون زمن الثرومبوبلاستين (TOTa) بين 60-80 ثانية. (Thromboplastin parcial time).
- في صالة المستشفى يمكن استعماله على النحو التالي: 1 ملغم/كغم، عن طريق الوريد كل أربع ساعات.
- يجب الحصول على زمن تخثر(Coagulation time) بين 20-25د. في حالة حصول مضاعف ــــات جانبيــــة كالـ نـزف مثلا يستخـدم (درياق الهيبارين) الـ Protamine sulfate (1 amp. 5ml=50mg)، الجرعة المستعملة يجب أن تكون مساوية لآخر جرعة هيبارين.تذاب في 100-200ملم من محلول تنقيط وريدي خلال 20 دقيقة.
- أما في حالات العلاج المنزلي فيمكن استعمال ذو الوزن الجزيئي المنخفض(LMWH) ،الذي عادة يستخدم في جرعات متباعدة ، ومضاعفاته الجانبية نادرة.
- مضادات التخثر عن طريق الفم
وهي تمنع الكبد من تشكيل عوامل التخثر(II،VII،IX،X) والتي تحتاج لفيتامين K لإنتاجها.
وهي ادوية متعددة اهمها الورفارين(Warfarin) و الذي يبدأ استخدامه مباشرة عند الحصول على(TPTa) بين 60-80 ثانية. وفي ظل تأثير الهيبارين والذي عادة ما يستخدم من5-10ايام . تتم دراسة تأثير الوارفارين عبـــر دراسة (Prothrombin time) والذي عادة يكون بين 2.5-3 INR) International Normalized Ratio).
{article}
عند حصول اي مضاعفات خلال استعمال الوارفارين كالنزف مثلا، يتم استخدام فيتامين K بواقع (10 mg IM) عادة تكون الاجابة بعد 12 ساعة ، لذلك وفي حالة وجود نزيف هام يجب اللجوء إلى استخدام دم جديد(Fresh) او بلازما جديدة مجمدة وذلك للحصول ايضا على عوامل التخثر.
العلاج الجراحي
- استئصال الخثار بفتح الوريد مباشرة.
- استئصال الخثرات باستخدام القسطرة( بالأنجليزية: Cath. balloon)
- ربط الوريد على موقع الخثار.(بالأنجليزية: Venous ligation)
- استئصال الصمة الرئوية (بالأنجليزية: Pulmonary embolectomy).
- وضع مصافي( بالأنجليزية: Filter) في الوريد الأجوف السفلي بهدف منع وصول الخثار إلى الرئتين.